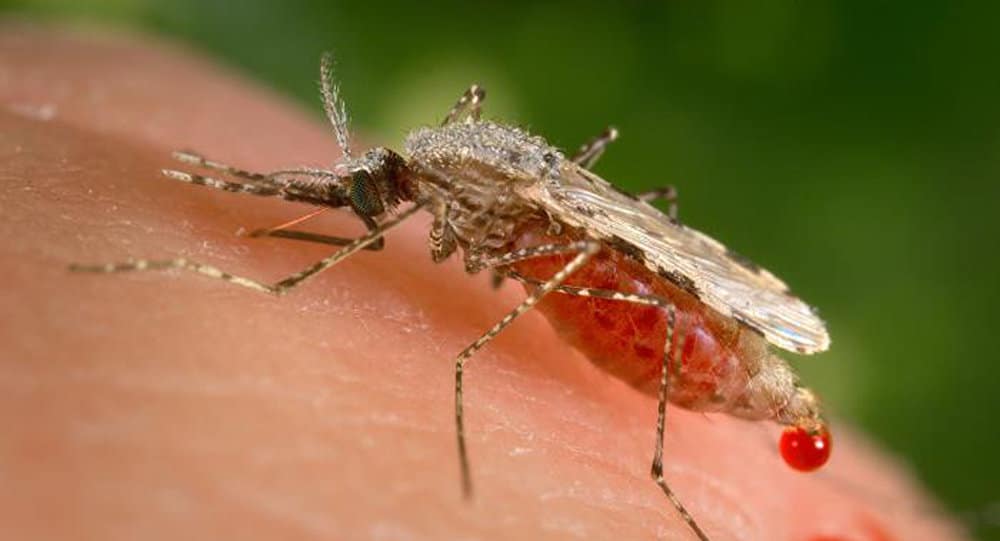
Equipado com microscópios e medicamentos, um barco deixa a área urbana de Bagre, no Pará, rumo aos povoados da cidade localizados no meio da floresta amazônica – o mais distante deles, a 18 horas de viagem. O objetivo da viagem é combater a malária, que voltou a crescer. De um ano para outro, o número de casos no município subiu impressionantes 5160% – de 129, em 2016, para 6789, em 2017.
Na viagem, a embarcação margeia a floresta praticamente intocada. Ao chegar a comunidades ribeirinhas, os agentes de saúde desembarcam e vão de encontro à população. Se observam casos suspeitos de malária, fazem um pequeno furo no dedo do paciente para coletar sangue. Em seguida, levam o material para os microscopistas que aguardam no barco. Em cerca de 20 minutos, sai o diagnóstico.
“Em uma dessas travessias até o povoado mais distante, em março, paramos em cerca de 30 comunidades, ao longo de 10 dias. Coletamos em torno de 700 lâminas, 50 deram positivo”, diz José Pinheiro Maia, diretor de endemias de Bagre. Para ter uma ideia, a cidade paulista de Campinas, que foi a mais afetada das regiões Sul-Sudeste, registrou 14 casos ao longo de todo o ano passado. A maioria dos casos ocorre na zona rural, em áreas próximas da floresta.
Bagre é um dos casos mais agudos de um fenômeno que atinge todo o Brasil, particularmente a Amazônia. Em 2017, o número de casos de malária subiu 50% no país, chegando a 194 mil ocorrências. O crescimento ocorreu depois de seis anos de queda – em 2016, o Brasil registrou o menor número de casos em 37 anos, o que foi visto como um grande sucesso no combate à malária.
Mas em maio do ano passado o cenário mudou: a malária voltou a crescer. O pico do aumento ocorreu em setembro, quando o número de casos dobrou em relação ao mesmo mês do ano anterior. Este ano, a alta continua. Em fevereiro, o último mês com dados disponíveis, o aumento era de 48% em comparação com um ano antes.
A malária é uma doença febril, transmitida pela picada de um mosquito infectado pelo Plasmodium, um parasita. No Brasil, a principal forma da doença é a vivax, mais branda, que oferece pouco risco de morte, ao contrário da forma mais comum nos países africanos. Por aqui, 99% dos casos são registrados na Amazônia.
Os maiores aumentos ocorreram no Pará (153%), Amazonas (65%) e Roraima (56%). Embora grande parte do território desses Estados apresente casos de malária, a situação é grave mesmo em um número muito pequeno de cidades. Apenas 25 municípios concentram 9 de cada 10 casos extras da doença registrados no ano passado. Bagre está no topo da lista, com 6,6 mil casos a mais.
Maia, o diretor de endemias de Bagre, pegou malária duas vezes nos últimos seis meses. Antes disso, o paraense de 60 anos só tinha contraído a doença uma vez na vida, há muitos anos. Em dezembro, ele ficou doente após uma visita ao filho que vive na zona rural de Bagre – esse filho, a nora e os cinco netos também pegaram malária. Em março, adoeceu novamente, após uma das viagens de barco para combater o surto da doença.
“Nas viagens, a gente dorme dentro do barco, em redes com mosquiteiro, usa repelente, tenta vestir roupa comprida. Mesmo assim, a gente não escapa”, diz Maia. “Malária é muito ruim. Dá muita febre, muito tremor. Tenho medo de pegar de novo, mas a gente vai ter que tratar do povo e ir para as áreas de malária.”
Mas o que fez Bagre e a Amazônia brasileira passarem de um cenário de queda contínua para uma alta tão grande? “Essa é uma pergunta um pouco complicada”, resume Marcus Lacerda, médico infectologista da Fundação de Medicina Tropical, sediada em Manaus. A BBC Brasil entrevistou cinco especialistas brasileiros em malária para tentar entender o que está por trás do surto.
Fragilidades do programa de combate à malária
Não há uma explicação definitiva, apenas hipóteses. Uma delas, é que a malária está aumentando no mundo todo, não só no Brasil, por algum motivo ainda desconhecido. Em 2016, os casos de malária subiram 2% nos 91 países analisados pela Organização Mundial de Saúde. Ainda não há dados de 2017.
A principal hipótese apresentada pelos especialistas, contudo, está dentro dos limites e do controle nacionais: a perda da importância da malária em todos os níveis da administração pública – federal, estadual e municipal. Como a doença vinha caindo havia seis anos, parecia estar sob controle. Isso teria feito o poder público baixar a guarda.
Além disso, enquanto a malária caía, o Brasil foi assolado por surtos de doenças infecciosas típicos de zonas urbanas, como dengue, zika e chikungunya, que mobilizaram a opinião pública. O foco, então, teria mudado.
“A malária atinge uma população rural, que tem pouca capacidade de reivindicação política. Dengue, zika, chikungunya atingem população urbana, que reivindica mais. Então, houve a troca de um pelo outro (nas políticas públicas)”, diz Pedro Tauil, médico epidemiologista e professor da Universidade Nacional de Brasília.
“A perda de prioridade política da malária gera perda de recursos humanos e materiais, e diminuiu a capacidade de controle da doença. Mas, no caso da malária, não basta diminuir a incidência. Se afrouxar as medidas de controle antes de eliminar a doença, a malária volta”, continua Tauil.
Para entender o que Tauil quer dizer com isso, é preciso conhecer como funciona o ciclo da malária. O parasita Plasmodium tem dois hospedeiros: o ser humano e o mosquito Anopheles. A doença é transmitida quando a fêmea do mosquito infectado pica uma pessoa. E como o mosquito fica infectado? Quando pica uma pessoa com malária, em um determinado momento da doença.
Ou seja, o ciclo é do mosquito para a pessoa e da pessoa para o mosquito. Mas, quando o doente recebe tratamento, deixa de infectar o mosquito. Aí, o ciclo para.
“Por isso, só há aumento de casos de malária quando há falha na identificação do indivíduo infectado. Nesse caso, ele continua sendo uma fonte de infecção para o mosquito”, explica Jessé Reis Alves, infectologista do Instituto Emílio Ribas, de São Paulo.
“A gente acredita que o aumento esteja relacionado à fragilidade de medidas de controle”, opina Tânia Chaves, do Instituto Evandro Chagas, do Pará. Reis Alves concorda que a malária pode ter aumentado porque o controle diminuiu e avalia que isso ocorreu porque “muitas das ações que vinham sendo feitas de forma coordenada acabaram sendo desmontadas”.
A BBC Brasil ouviu críticas unânimes à fusão dos departamentos de malária com os de dengue, zika e chikungunya no Ministério da Saúde, ocorrida em novembro de 2016, vista por especialistas como sinal da perda de importância da malária no âmbito federal. A pasta nega que a mudança tenha resultado em qualquer prejuízo. Por outro lado, não tem um diagnóstico do que provocou o aumento da doença.
“A gente não tem um diagnóstico específico. O que a gente observa é que há municípios que diminuíram (os casos de malária) e outros que aumentaram. A gente está indo a essas localidades para identificar o que está acontecendo. Ainda não temos o relatório pronto”, afirma Osnei Okumoto, secretário de Vigilância em Saúde, do Ministério da Saúde.
Especialistas também apontam fragilidades nas políticas municipais. “As pessoas praticamente não morrem mais por malária no Brasil. Então, (a doença) deixa de ser prioridade para as prefeituras. Elas deixam de investir em pessoal e equipamento. Naturalmente, o programa de controle vai entrando em uma fadiga”, afirma Marcus Lacerda, da Fundação de Medicina Tropical.
“As ações essenciais de controle de malária cabem aos municípios. Mas isso é uma carga enorme para eles, que têm uma grande dependência do Ministério da Saúde, do ponto de vista técnico, logístico e financeiro”, afirma Marcelo Urbano Ferreira, médico especialista em parasitologia, do Instituto de Ciências Biomédicas da USP.
É o Ministério da Saúde que estabelece as diretrizes do combate à malária e distribui medicamentos e inseticidas. Também pode oferecer recursos extras em caso de crise. Para a região de Bagre, por exemplo, a pasta prometeu o envio de ajuda, segundo o secretário de saúde de Oeiras do Pará, cidade vizinha, que teve o segundo maior aumento absoluto de casos do país. O dinheiro, que seria usado para pagar combustível dos barcos e equipamentos para fazer os testes, ainda não chegou.
“Uma viagem dessa que a gente faz para essa comunidade mais distante de Bagre chega a custar R$ 7 mil. É muito caro para o município, a nossa renda não é tanto”, diz José Maia, o responsável pelo combate à malária no local.
Erradicação da malária no Brasil
No Brasil, nem sempre a malária foi uma doença da Amazônia. Nas décadas de 1930 e 1940, “havia malária em todo o território nacional”, explica Ferreira. “O fato de ter ficado restrita à Amazônia é o resultado do sucesso parcial da campanha de erradicação da malária no país”.
Na Amazônia, o combate à doença é mais difícil. Primeiro, há uma abundância maior do mosquito da malária. Segundo, as pessoas estão muito dispersas no território rural e é mais complicado chegar até elas para tratá-las. Além disso, a expansão da ocupação da região, promovida durante o período militar, elevou o número de casos da doença, segundo o especialista em parasitologia.
A consequência foi que, “nas décadas de 1970 e 1980, a coisa explodiu na Amazônia. Em 1970, eram cerca de 50 mil casos. Em 1985, passamos para cerca de 500 mil. Ficamos por muito tempo em um patamar elevado, aí começou a declinar de novo”, por volta de 2008, diz Ferreira.
E agora, voltou a subir. As notícias são ruins, mas no comunicado publicado na página do Ministério da Saúde no Dia Mundial de Luta contra a Malária, no final de abril, o destaque foi a queda dos casos em relação a um período em que a doença ainda estava nas suas fases mais altas: “No ano passado, foram notificados 194 mil casos, uma redução de 57% nos últimos 10 anos. Em 2007, foram 459 mil casos”, publicou a pasta. Nenhuma menção ao aumento de 50% entre 2016 e 2017.
“Enquanto estamos discutindo o aumento de malária, o Ministério da Saúde coloca em sua página notícia de queda no número de casos. É falsa, esconde parte dos números”, critica Ferreira.
Ferreira acredita que o Brasil precisa buscar a erradicação da malária. Lacerda, da Fundação de Medicina Tropical, concorda: “A gente tem que perseguir algo mais sólido no Brasil. Precisamos pensar em eliminar a malária. É uma doença erradicável. Mas, para isso, os esforços tem que ser intensificados. Quando cai o número de casos de malária, o gestor público não pode entender que tem que diminuir o volume de dinheiro para essa doença. Só pode se contentar quando erradicar”.
“A erradicação pode começar por municípios que têm poucos casos. Se você deixa uma malária residual e o programa de combate falha, como agora, esses casos residuais podem virar um novo surto. Basta uma pessoa para reiniciar o ciclo”, explica. “Quando a erradicação acontecer, aí não vou mais me preocupar com doença do passado. Na Amazônia, o que gostaríamos é que pudéssemos usar os recursos da saúde com doenças de população que está envelhecendo”.
“Tudo foi perdido? Acho que não, mas é um alerta. O Ministério da Saúde tem que dar uma resposta a isso”, fala o infectologista Jessé Reis Alves, do Instituto Emílio Ribas.
Febre, calafrios, tremores, suores
Depois que o mosquito infectado pica uma pessoa, os parasitas vão primeiramente para o fígado. Nessa fase da doença, o doente pode sentir cansaço, fadiga e náusea. Depois, os parasitas caem na corrente sanguínea e vão parasitar as hemácias – células do sangue também conhecidas por glóbulos vermelhos.
Quando as hemácias estão extremamente parasitadas, se rompem. É quando aparecem os principais sintomas da malária – febre alta, calafrios, tremores, suores excessivos e dor de cabeça. No começo, os sintomas podem ser diários. Depois, podem aparecer de forma cíclica, a cada dois ou três dias, por exemplo.
Em casos graves, o paciente pode ter alteração de consciência, ficar prostrado, ter convulsão, hemorragia.
No Brasil, há duas espécies mais importantes de Plasmodium, o protozoário que provoca a malária: o falciparum e o vivax. O vivax representou 90% dos casos de 2017. É também o menos nocivo, atingindo menos de 1% das hemácias. Raramente é mortal.
O maior problema da malária vivax é que demanda um tratamento mais longo, com administração de remédios de 7 a 14 dias. Mas, muitas vezes as pessoas param antes, quando sentem os sintomas melhorarem. Quando isso acontece, o parasita pode permanecer no corpo.
Para lidar com a baixa aderência, uma medicação em dose única está em desenvolvimento e pode ser testada no Brasil nos próximos anos. “O Brasil é o primeiro lugar onde vamos testar esse remédio. Se funcionar, será levado para outras regiões do mundo”, conta Lacerda.
Já o falciparum, é menos comum no Brasil e em toda América Latina, mas mais frequente na África. Em 2017, foram 21 mil casos desse tipo de malária no país, 37% mais que em 2016. Em quadros graves, pode acometer até 25% das hemácias, causando um quadro de anemia grave e podendo provocar morte.
O tratamento da malária é feito com remédios específicos, que eliminam o parasita do corpo. No Brasil, eles não são vendidos em farmácia, apenas distribuídos pela rede pública depois da detecção da doença. É uma forma de regular o uso e evitar o surgimento de uma resistência ao medicamento. É extremamente importante tomar a medicação conforme indicado e não abandonar o tratamento antes do tempo.
Quem já teve malária, não está imune, pode ter diversas outras vezes. O que pode acontecer é que a pessoa conquiste uma certa imunidade, que atenue os sintomas de uma próxima infecção.
Os mosquitos são mais frequentes entre o entardecer e o amanhecer. Durante à noite, também picam, mas menos.
Para se prevenir, o Ministério da Saúde recomenda usar mosquiteiros impregnados com inseticida (distribuídos pelas autoridades de saúde), colocar telas em portas e janelas e usar repelentes.
Entre as medidas que podem ser tomadas por agentes públicos estão o borrifo de inseticidas duradouros nas paredes internas das casas – assim, depois de picar uma pessoa infectada, o mosquito pousa na parede e morre – e ações para eliminar criadouros. Não existe vacina contra a malária.
“A forma de proteção é, basicamente, evitar que o mosquito pique – como dormir embaixo de mosquiteiro, usar roupas de mangas longas e repelentes. Isso funciona mais para quem vai ficar temporariamente em área de risco. Mas, na realidade de quem vive na Amazônia, é muito difícil fazer isso o tempo todo. Aí, (o controle) é basicamente ter acesso a sistema de saúde”, fala Reis Alves, que também coordena o Núcleo de Medicina do Viajante do Instituto Emílio Ribas.
Fonte: EBC